Endoskopie
Die Magenspiegelung (Gastroskopie) ist ein Verfahren zur Beurteilung der Speiseröhre (Ösophagus), des Magens und des Zwölffingerdarms (Duodenum) durch direkte Betrachtung mittels eines Endoskopes. Das Endoskop ist ein weiches biegsames Gerät, das an der Spitze mit einer kleinen, elektronischen Kamera ausgestattet ist, die Bilder aus dem Inneren des Magens auf einen Bildschirm projiziert. Mit 2 Rädern am hinteren Ende kann die Spitze des Gerätes bewegt werden. Die Beleuchtung wird durch eine Lichtquelle von außen gewährleistet. Das Licht wird über das Gerät in den Magen geleitet, damit das Innere des Magens für die Aufnahme der elektronischen Kamera ausgeleuchtet ist. Das Einführen des Endoskops über den Rachen in die Speiseröhre und dann weiter in den Magen ist mit den sehr dünnen, modernen Geräten schmerzlos und ungefährlich.
Die Methode ermöglicht die direkte Betrachtung der Schleimhäute der genannten Organe, vor allem aber die gezielte Entnahme von Gewebe zur feingeweblichen (histologischen) Untersuchung. Eine Zange kann durch einen Kanal im Gerät bis in den Magen vorgeschoben und von außen bedient werden. So ist auch die Entnahme einer Schleimhautprobe zur Untersuchung auf Besiedlung mit Helicobacterbakterien möglich. Proben aus dem Zwölffingerdarm können z.B. Aussagen zur Glutenunverträglichkeit liefern oder aus der Speiseröhre zu speziellen Entzündungen etc.
In der Regel wird die Untersuchung nach Vorbehandlung mit einer Beruhigungsspritze (in Sedierung) durchgeführt (Aufklärung Gastroskopie). Durch diese Medikamente wird der Zeitraum der Magenspiegelung komplett „verschlafen“. Dabei kann es auch zu einer „Erinnerungslücke“ über einen Zeitraum von ca. 30min kommen, vergleichbar dem Tiefschlaf in der Nacht. Dies ist völlig ungefährlich und harmlos. Eine entsprechende Nachbeobachtung erfolgt in der Praxis, die die Patienten erst wieder verlassen, wenn die beschriebene Medikamentenwirkung sicher nachgelassen hat.
Magen und Zwölffingerdarm (Aufbau)
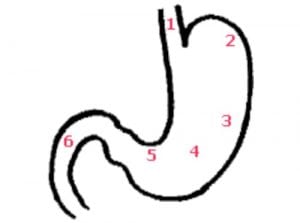
- Mageneingang (Kardia)
- Magenkuppel (Fundus)
- Magenkörper (Corpus
- Magenausgang (Antrum)
- Magenpförtner (Pylorus)
- Zwölffingerdarm (Duodenum)
Die Koloskopie ist vergleichbar der Magenspiegelung. Auch hier wird ein Endoskop eingesetzt, das bei der Magenspiegelung beschrieben wurde, jedoch etwas dicker und länger ist als das dort verwendete Gastroskop. Auch dies Gerät hat am unteren Ende eine kleine, elektronische Kamera, die Bilder aus dem Darm auf einen Bildschirm außerhalb projiziert. Es ist so über den After die Betrachtung des Dickdarms möglich. Der Dickdarm ist ca. 80-100 cm lang. In den allermeisten Fällen gelingt es auch, den letzten Teil des Dünndarms, der in den Dickdarm mündet, zu beurteilen. Im Bereich des Übergangs von Dünndarm zu Dickdarm existiert ein Ventilmechanismus (Bauhin’sche Klappe), der in der Regel auch einen Rückfluss von Dickdarminhalt in den Dünndarm verhindert. Es können im Rahmen dieser Untersuchung die Verhältnisse der Schleimhaut beurteilt werden und vor allem ist es möglich, gezielt Gewebeuntersuchungen durch Probenentnahme (Biopsie) vorzunehmen.
Die Diagnose einer Darmentzündung, von Darmpolypen oder von Darmkrebs (bildet sich nur im Dick-, nicht im Dünndarm aus) kann so gesichert werden. Darmpolypen können bei dieser Untersuchung auch entfernt (abgetragen) werden ( -> Polypektomie ). Es ist notwendig, dass für die Untersuchung der Darm zuvor gereinigt wird. Diese Prozedur ist etwas mühsam, denn es wird „künstlich“ Durchfall erzeugt ( -> Vorbereitungsinformationen -> Colovorbereitung ). Hierzu gibt es verschiedene Verfahren. Das für Sie geeignete Verfahren wird von Ihrem Hausarzt oder von uns ausgewählt.
Die Untersuchung selbst wird in einem schlafenden Zustand (Sedierung) vorgenommen, dem Tiefschlaf in der Nacht vergleichbar. Hierzu werden sedierende Medikamente wie Midazolam und / oder Propofol eingesetzt. Von Während der Untersuchung erlebt kein Patient Schmerz oder andere Unannehmlichkeiten, die Untersuchung wird nicht wahrgenommen. Nach der Untersuchung wird immer auch das erste Resultat mit Ihnen besprochen. Die Ergebnisse der feingeweblichen Untersuchung (Histologie) von Proben, die während der Darmspiegelung entnommen werden, liegen in der Regel ca 4-7 Tage später vor. Ihr überweisender Arzt erhält in jedem Fall noch am selben Tag einen ausführlichen Befundbericht, so dass alle Ergebnisse zu einem späteren Zeitpunkt mit Ihnen besprochen werden können.
Der Dickdarm (Colon) im Aufbau
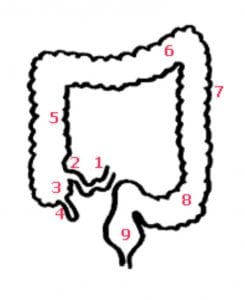
- Dünndarm (Ileum)
- Bauhin`sche Klappe
- Coecum
- Blinddarm (Appendix)
- aufsteigender Dickdarm (Colon ascendens)
- Querdarm (Quercolon)
- absteigender Dickdarm (Colon descendens)
- S-Darm (Sigma)
- Enddarm (Rektum)
Der Dickdarmkrebs ist einer der häufigsten bösartigen Tumoren in Deutschland. Zur Zeit erkranken ca. 60.000 – 65.000 Patienten pro Jahr. Der Dickdarm bietet optimale Voraussetzungen für eine Vorsorge. Polypen als häufigste Vorstufen von Dickdarmkrebs wachsen idR langsam, und einige von ihnen entwickeln sich erst über Jahre zum Dickdarmkrebs, aber eben unbemerkt. Diese Polypen finden sich bei knapp 30% aller Menschen, die älter als 50 Jahre sind. Bei ca. 6% der Bevölkerung entwickelt sich im Laufe des Lebens Dickdarmkrebs. Typische Frühsymptome des Dickdarmkrebses gibt es nicht. Gastroenterologische Fachgesellschaften empfehlen daher die Vorsorge-Darmspiegelung für alle Frauen und Männer ab dem 50. Lebensjahr. Nur diese Untersuchung bietet die Möglichkeit, Polypen zu entfernen und so ihre mögliche Entwicklung zum Dickdarmkrebs zu verhindern.
Vorteile der Vorsorgekoloskopie
Die gesetzlichen Krankenkassen zahlen diese Untersuchung für ihre Mitglieder (Frauen und Männer) ab dem 50. Lebensjahr, ebenso die Privatkassen. Finden sich keine Polypen, ist eine weitere Vorsorge erst nach 10 Jahren notwendig. Bei bestimmten Risikoerkrankungen (z.B. chron. Darmentzündung) und insbesondere bei familiärer Vorbelastung sind engmaschigere Untersuchungen angebracht.
Wir beantworten Ihre wichtigsten Fragen:
Warum soll gerade ich mich untersuchen lassen?
Weil keiner merkt, dass er betroffen ist, denn Polypen verursachen keine Beschwerden. Es gibt keine andere vergleichbar wirksame Methode, um festzustellen, ob die Vorstufen von Darmkrebs vorhanden sind. Und es gibt auch keine andere Möglichkeit, sie zu entfernen.
Kann ich auch anders vorbeugen?
Ja: zB kann ein Test auf verborgenes Blut im Stuhl im Stuhl mehr Sicherheit bringen (nie vollständige Sicherheit). Fällt dieses Verfahren positiv aus, wird man zur Darmspiegelung raten. Auch eine fleischarme und ballaststoffreiche Ernährung reduziert das Risiko einer Darmkrebsentwicklung.
Wie bereite ich mich für die Untersuchung vor?
Wenn Sie sich einen Termin besorgen, werden Vorbereitung und Untersuchung im Vorfeld erläutert. So erhalten Sie eine ausführliche schriftliche Verhaltens- und Verfahrensanweisung. Zur Untersuchung muss der Darm vollständig entleert sein, daher wird eine Darmspülung mit speziellen Trinklösungen erforderlich, die Sie zuhause durchführen und die einen Tag vor der Untersuchung beginnt (Vorbereitungsinformationen Colovorbereitung). Gerne sind wir auch bei Problemen im Zuge der Vorbereitung für Sie da.
Wie läuft die Untersuchung ab? Ist sie schmerzhaft?
Vor der Untersuchung erhalten Sie idR durch eine kleine Kanüle in der Vene ein Beruhigungsmittel (z.B. Midazolam und oder Propofol). Da jede Untersuchung individuell abläuft, wird die Dosis immer dem Bedarf angepasst. Dadurch ist die Spiegelung nicht unangenehm, sondern wird vollständig verschlafen. Planen Sie ca. 2 Stunden Zeit ein, bis Sie die Praxis wieder verlassen können. Sie sollten an diesem Tag nicht arbeiten. Ein Fahrzeug selber lenken dürfen Sie in den 24h nach der Untersuchung keinesfalls.
Welche Risiken gibt es? Kann der Darm verletzt werden?
Das Verletzungs- oder Blutungsrisiko ist insgesamt für einen gesunden Darm extrem niedrig. Wenn Polypen entfernt werden, liegt es idR bei ca 1-2%, in seltenen Fällen mit flachen und weit oben im Darm wachsenden Polypen aber auch bei bis zu 11%. Fragen sie nach der Erfahrung des Arztes und der Qualität der Untersuchung! Auch davon hängt das Risiko ab. In unserer Praxis finden jährlich mehr 10000 Endoskopien statt. Die Endoskopie unserer Praxis sowie die gesamt Praxis ist qualitätsgesichert (zertifiziert) nach DIN ISO 9001 – 2015.
Kann ich Darmkrebs bekommen, obwohl ich eine Darmspieglung habe durchführen lassen?
Das Risiko für die Entwicklung von Darmkrebs wird durch eine Vorsorgedarmspiegelung um 90% gesenkt. Ein kleines Restrisiko für die künftige Entwicklung auch seltener oder schnell wachsender Formen von Darmkrebs kann nicht ganz ausgeschaltet werden.
Wann ist eine Darmspiegelung unbedingt notwendig?
Sind Ihnen Stuhlveränderungen oder ein verändertes Stuhlverhalten aufgefallen, kann dies ein erster Hinweis auf Darmkrebs sein, genauso wie sichtbares Blut im Stuhl. Aber auch wenn ein Test verborgenes Blut anzeigt, das wegen seiner geringen Menge nicht sichtbar ist, aber in empfindlichen Tests nachgewiesen werden kann, sollten Sie eine Darmspiegelung durchführen lassen. Auch wenn bei Ihnen schon einmal Polypen im Darm entfernt wurden, muss der Darm regelmäßig, aber meist in großen Abständen, auf nachgewachsene Polypen untersucht werden, damit sich nicht unerkannt aus ihnen ein Darmkrebs entwickelt. Sind bei Vater, Mutter oder Geschwistern oder bei mehreren entfernten Verwandten Polypen im Darm entfernt worden oder hatte einer von ihnen Darmkrebs, dann haben auch Sie ein erhöhtes Darmkrebsrisiko. Bei bestimmten Erkrankungen des Darmes (z.B. chronische Darmentzündung) steigt das Darmkrebsrisiko, je länger die Erkrankung dauert. Klären Sie Ihr individuelles Risiko mit Ihrem Arzt.
Was passiert, wenn wirklich etwas ist?
Ihr Hausarzt wird Ihnen immer und nur in Kooperation mit dem Facharzt für Magen- und Darmerkrankungen eine qualifizierte Vor- und Nachbehandlung aller möglichen Darmerkrankungen anbieten.
Polypen im Dickdarm kommen ab etwa in einem Alter von 50 Lebensjahren bei ca. 30% aller Menschen vor. In jüngeren Jahren ist die Häufigkeit geringer. Polypen können sich zu bösartigen Veränderungen des Dickdarms entwickeln. Daher sollten Polypen als mögliche Vorstufen von Krebs entfernt werden, damit sie sich nicht zum Dickdarmkrebs entwickeln können, aber auch kleinere Polypen können schon – wenn auch selten – bösartige Zellen enthalten! Dies ist aber viel häufiger bei größeren Polypen der Fall. Die Entfernung von Polypen in Magen und Darm geschieht im Rahmen einer Gastroskopie (Magenspiegelung) oder Koloskopie (Darmspiegelung).
Es ist möglich, eine Metallschlinge – vergleichbar einem Lasso – durch das Gerät vorzuschieben und den Polypen, der als Schleimhautvorwölbung gut erkennbar ist, „einzufangen“. Ist die Drahtschlinge zugezogen kommt es je nach Befund mit oder ohne die Gabe von Strom zur schonenden Abtrennung des Polypengewebes. IdR bei nicht mehr als 1-2% der Fälle treten hier Nebenwirkungen auf wie Blutung oder Verletzung der Darmwand. Zur Minimierung des Blutungsrisikos kann in geeigneten Fällen nach Abtragung des Polypen die Wundfläche mit kleinen Klammern (Clips) verschlossen werden. Nach Entfernung des Polypen wird dieser zur feingeweblichen Untersuchung (Histologie) geborgen.
In Abhängigkeit vom Ergebnis der feingeweblichen Untersuchung ist es notwendig, eine Nachsorge durchzuführen. Die Einteilung und Charakterisierung der Polypen erfolgt nach dem Ergebnis der Gewebeuntersuchung. Fast immer finden sich die Polypen in einem vollständig gutartigen Zustand. Nur n seltenen Fällen kann ein Polyp auch schon einzelne Krebszellen enthalten. Sollten höhergradige Gewebsunregelmäßigkeiten oder gar bösartige Zellen in Polypen enthalten sein, sind kurzfristige Nachsorgeuntersuchungen notwendig, um rechtzeitig neues Wachstum von Polypen oder von bösartigen Zellen erkennen zu können. Sind nur geringgradige Unregelmäßigkeiten vorhanden, reicht eine endoskopische Untersuchung in der Regel alle 3 oder 5 Jahre aus. Wichtig zur Frage des Nachsorgeintervalls ist auch, ob alle Polypenanteile bei der Abtragung entfernt wurden. Wir werden Ihnen und Ihrem Hausarzt nach der Untersuchung die Erfordernis einer Nachuntersuchung im Detail mitteilen.
Hier finden Sie in Kürze Informationen zum Thema Dünndarm-Kapselendoskopie.